Что такое эпилепсия?
Эпилепсия: понимание и первая помощь
Эпилепсия — это хроническое неврологическое заболевание, проявляющееся судорожными приступами. Знакомая многим сцена, когда человек внезапно начинает хрипеть, закатывает глаза и испытывает сильные конвульсии, а из его рта появляется пена, является типичным эпилептическим припадком.
Однако такие приступы не обязательны для всех пациентов. Полное понимание эпилепсии затруднено, так как существует до 50 различных её форм.
Среди них есть детские формы, которые могут исчезнуть к подростковому возрасту, а также такие, которые сопровождают человека на протяжении всей жизни с самого рождения. Кроме того, существуют приобретенные формы, возникающие, например, после серьезной черепно-мозговой травмы или инсульта с последующим кровоизлиянием в мозг.
У детей судороги могут возникать на фоне высокой температуры. Что их вызывает?
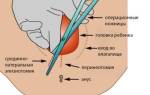
Ключевым моментом в развитии эпилепсии является образование судорожного очага в головном мозге. Это указывает на то, что данный участок либо неактивен, либо функционирует неправильно. В результате этого периодически возникает отек, и нервные клетки в двигательной зоне получают раздражение, что приводит к приступам. Спусковым механизмом могут стать различные факторы: яркий свет, громкий звук, умственное или эмоциональное напряжение и другие.
Важно отметить, что эпилепсия может передаваться по наследству. На сегодняшний день существуют два основных метода лечения: медикаментозная терапия и хирургическое вмешательство.
Врачи отмечают, что лечение эпилепсии у взрослых является сложным и многогранным процессом. Основным методом терапии остаются противоэпилептические препараты, которые подбираются индивидуально в зависимости от типа и частоты приступов. Важно, чтобы пациент строго соблюдал режим приема медикаментов, так как это значительно увеличивает шансы на контроль над заболеванием.
Кроме медикаментозной терапии, существуют и другие подходы, такие как хирургическое вмешательство, которое может быть рекомендовано в случае неэффективности лекарств. Также врачи подчеркивают важность комплексного подхода, включающего психотерапию и изменение образа жизни, что может помочь снизить частоту приступов.
Таким образом, хотя полное излечение эпилепсии не всегда возможно, современные методы лечения позволяют многим пациентам достичь стабильной ремиссии и улучшить качество жизни.

Как правильно оказать первую помощь при эпилепсии?
| Метод лечения | Этапы лечения | Возможность полного излечения |
|---|---|---|
| Медикаментозная терапия (противосудорожные препараты) | 1. Выбор препарата, учитывая тип эпилепсии и индивидуальные особенности пациента. 2. Начало лечения с низких доз с постепенным увеличением до достижения терапевтического эффекта. 3. Регулярный мониторинг уровня препарата в крови и побочных эффектов. 4. Постепенная отмена препарата под строгим наблюдением врача (только при длительной ремиссии). | Полное излечение маловероятно, но достижение длительной ремиссии и значительное снижение частоты припадков возможно. |
| Хирургическое лечение | 1. Тщательное обследование для определения очага эпилептической активности. 2. Выбор хирургического метода (резекция, ваготомия, стимуляция блуждающего нерва). 3. Хирургическое вмешательство. 4. Послеоперационный период, включающий реабилитацию. | Возможность полного излечения зависит от локализации очага и типа эпилепсии. В некоторых случаях достигается полная свобода от припадков. |
| Стимуляция блуждающего нерва (ВНС) | 1. Имплантация стимулятора блуждающего нерва. 2. Настройка параметров стимуляции. 3. Регулярный мониторинг эффективности стимуляции. | Не приводит к полному излечению, но может значительно снизить частоту и тяжесть припадков. |
| Кетогенная диета | 1. Постепенный переход на кетогенную диету под наблюдением врача. 2. Регулярный мониторинг уровня кетонов в крови и общего состояния пациента. 3. Коррекция диеты в зависимости от эффективности и побочных эффектов. | Может быть эффективна у некоторых пациентов, особенно детей, но не является универсальным методом лечения. Полное излечение маловероятно. |
| Стимуляция глубоких структур мозга | 1. Имплантация электродов в определенные области головного мозга. 2. Настройка параметров стимуляции. 3. Регулярный мониторинг эффективности стимуляции. | Не приводит к полному излечению, но может значительно снизить частоту и тяжесть припадков у пациентов с резистентной к медикаментозной терапии эпилепсией. |
Как диагностируют эпилепсию
Основным методом диагностики эпилепсии является электроэнцефалография (ЭЭГ) головного мозга. Этот метод позволяет фиксировать характерные «шипы» или «пики», указывающие на эпилептическую активность.
Однако одной лишь ЭЭГ недостаточно. Она может выявить аномалии только в 50% случаев, если у пациента нет приступа в момент исследования. Поэтому необходимы дополнительные исследования: сбор анамнеза (учет случаев припадков в семье, давность, частота и характер приступов), анализы крови, визуализация мозга с помощью МРТ и другие диагностические процедуры.
Эпилептологи рекомендуют не откладывать визит к специалисту и активно искать помощь. Если врач не смог сразу установить диагноз и назначить лечение, стоит обратиться за консультацией к другому специалисту.
Эпилепсия — это хроническое неврологическое заболевание, которое вызывает судорожные приступы. Многие люди задаются вопросом о возможности полного излечения от этой болезни у взрослых. Врачи отмечают, что подход к лечению индивидуален и зависит от типа эпилепсии, частоты и тяжести приступов. Основными методами являются медикаментозная терапия, хирургическое вмешательство и альтернативные методы, такие как диетотерапия.
Медикаменты, такие как противосудорожные препараты, могут эффективно контролировать симптомы у большинства пациентов, однако не всегда обеспечивают полное излечение. Хирургия может быть вариантом для тех, кто не реагирует на лекарства. Важно также учитывать психологическую поддержку и изменение образа жизни, что может значительно улучшить качество жизни. В целом, многие пациенты могут достичь стабильной ремиссии и вести полноценную жизнь, но полное излечение остается редкостью.

Лекарства от эпилептических припадков
Скорее всего, вам порекомендуют начать с медикаментозного лечения, так как оно эффективно для примерно 70% пациентов. Препараты, используемые при эпилепсии, относятся к категории противосудорожных. Их основная цель — нормализовать передачу нервных импульсов и предотвратить приступы. Чаще всего это медикаменты из двух групп: производные вальпроевой кислоты и карбамазепин.
На фармацевтическом рынке представлено множество противосудорожных средств, и их не следует принимать без назначения врача. Ваш невролог учтет несколько факторов при выборе подходящего препарата:
- Тип приступов;
- Вероятность повторных эпизодов;
- Пол и возраст пациента;
- Время начала заболевания и момент обращения к специалисту;
- Наличие других медицинских состояний и общее здоровье;
- Возможность или планирование беременности.
Практика показывает, что одни препараты могут эффективно действовать на одних пациентов с эпилепсией, но не оказывать эффекта на других. Возможно, вам придется протестировать несколько вариантов. Однако с современным разнообразием медикаментов обычно удается найти подходящее средство с 1–2 попыток.
Лечение, как правило, начинается с низкой дозы, которая постепенно увеличивается до необходимого уровня, в зависимости от конкретного препарата.
Не забудьте сообщить своему лечащему врачу обо всех лекарствах и добавках, которые вы принимали до начала терапии, даже если это были обычные травяные чаи или аспирин. Противосудорожные препараты могут взаимодействовать с другими медикаментами.
Побочные эффекты
При использовании противосудорожных препаратов будьте готовы к возможным побочным эффектам, которые могут различаться в зависимости от конкретного лекарства. Вот список наиболее распространенных:
- Усталость;
- Головокружение;
- Увеличение веса;
- Ослабление костной ткани;
- Кожные высыпания;
- Изменения настроения;
- Снижение когнитивных функций (трудности с памятью, мышлением, речью).
Если у пациента возникают воспалительные процессы в печени или психические расстройства, такие как депрессия, препарат следует отменить. Обязательно сообщите врачу о любых серьезных негативных реакциях.

Пьют ли противосудорожные при эпилепсии всю жизнь?
Медикаментозное лечение не всегда является пожизненным. Решение о прекращении приема препарата принимает врач. Если у пациента не наблюдается припадков в течение 2-4 лет, специалист может разрешить отмену лекарства. Это происходит после тщательного обследования.
Существуют виды эпилепсии, которые могут исчезнуть к подростковому возрасту или немного позже, в период с 18 до 25 лет. В таких случаях невролог также проведет полное обследование и примет решение о необходимости продолжения терапии.
Хирургическое лечение эпилепсии
Этот подход актуален, когда в мозге наблюдаются явные аномалии. Если у пациента возникают длительные приступы, не поддающиеся медикаментозному лечению, и он не может контролировать свое состояние, потребуется дополнительное обследование. В дальнейшем будет рассматриваться возможность удаления участка коры, где сосредоточен очаг эпилепсии.
Существует множество методов, которые можно условно разделить на две категории:
- Резекция. Хирург удаляет аномальный участок мозга. Этот метод применяется, когда очаг небольшой, имеет четкие границы и не затрагивает важные функции мозга, такие как речь, движение, зрение и слух.
- Селективная операция. Хирург разъединяет нервные пути, участвующие в возникновении приступов.
Важно отметить, что каждая операция имеет строгие показания и проводится только в специализированных нейрохирургических клиниках, поэтому они не так широко распространены.
Выводы: лечится эпилепсия или нет?
Лечение эпилепсии у взрослых и детей зависит от типа заболевания и его стадии. Некоторые формы эпилепсии невозможно полностью устранить. В таких случаях пациенту остается лишь принимать противосудорожные препараты на протяжении всей жизни и стараться избегать новых приступов.
Какое бы эффективное средство вам ни назначили, профилактика играет ключевую роль:
- Регулярный и качественный сон;
- Сбалансированное и разнообразное питание;
- Отказ от вредных привычек (алкоголь, курение);
- Умеренные физические нагрузки;
- Минимизация стресса и работа над его преодолением;
- Избегание ярких вспышек, громких звуков, чрезмерной умственной нагрузки и всего, что может спровоцировать приступ;
- Достаточный отдых и борьба с переутомлением.
Также важен выбор врача. Существуют неврологи, способные помочь в полном излечении эпилепсии, но не все из них специализируются на этом заболевании. Вашим лечением должен заниматься невролог-эпилептолог. Не бойтесь менять специалиста, если видите, что его методы не приносят результата.
Вопрос-ответ
Какие методы лечения эпилепсии существуют для взрослых?
Существует несколько методов лечения эпилепсии у взрослых, включая медикаментозную терапию, хирургическое вмешательство, диетотерапию и нейростимуляцию. Наиболее распространенным методом является применение противоэпилептических препаратов, которые помогают контролировать приступы. В случаях, когда медикаменты неэффективны, может рассматриваться хирургическое удаление очага эпилепсии или установка нейростимулятора.
Как долго нужно принимать лекарства при эпилепсии?
Длительность приема противоэпилептических препаратов зависит от индивидуальных особенностей пациента и частоты приступов. В большинстве случаев лечение продолжается несколько лет, а иногда и на протяжении всей жизни. Важно регулярно консультироваться с врачом для оценки эффективности терапии и возможной корректировки дозировки или смены препарата.
Можно ли полностью избавиться от эпилепсии?
Полное излечение от эпилепсии возможно, но это зависит от типа заболевания и его причин. У некоторых пациентов, особенно с фокальными формами эпилепсии, хирургическое вмешательство может привести к полному исчезновению приступов. Однако у большинства людей эпилепсия остается хроническим состоянием, которое можно контролировать с помощью медикаментов и других методов лечения.
Советы
СОВЕТ №1
Обратитесь к квалифицированному неврологу для диагностики и назначения индивидуального плана лечения. Эпилепсия может иметь разные формы и причины, поэтому важно получить профессиональную помощь для выбора наиболее эффективной терапии.
СОВЕТ №2
Следите за режимом сна и питания. Недостаток сна и неправильное питание могут провоцировать приступы. Регулярный режим и сбалансированная диета помогут улучшить общее состояние и снизить частоту эпилептических атак.
СОВЕТ №3
Изучите и применяйте методы управления стрессом. Стресс может быть триггером для приступов, поэтому практики, такие как медитация, йога или дыхательные упражнения, могут помочь вам справляться с напряжением и улучшить качество жизни.
СОВЕТ №4
Не пренебрегайте поддержкой близких и группами поддержки. Общение с людьми, которые сталкиваются с подобными проблемами, может оказать значительное влияние на ваше эмоциональное состояние и помочь в процессе лечения.