Воспаление яичников: симптомы, которые должны насторожить каждую женщину
Воспаление яичников – распространённая проблема, симптомы которой знакомы многим женщинам. Учитывая то, насколько репродуктивный потенциал важен для большинства пациенток, проблемы подобного рода требуют немедленного вмешательства со стороны квалифицированных специалистов.
В чем суть проблемы
Воспаление яичников у женщин – воспалительные реакции, которые затрагивают парные женские половые железы, нередко отягощенные развитием сальпингита (воспаления маточных труб). Патология может коснуться, как одного яичника, так и развиваться в двухстороннем порядке.
Заподозрив у себя подобную проблему, любая сознательная женщина задается вопросом, чем лечить воспаление яичников. В этом ей сможет помочь только гинеколог, тщательно изучив анамнез, проведя все надлежащие исследования, досконально изучив результаты лабораторных анализов.
Говорить о самолечении или экспериментальных народных методиках не приходится. Любой вариант опасен для здоровья женщины. Заболевания яичников грозят полной утратой репродуктивных качеств. Чем быстрее начнется лечении, тем лучше.
Виды и формы
Гинекологи различают воспалительные процессы правого и левого парного органа. Если патологический процесс коснулся только одной стороны, воспаление называют односторонним. Если же заболевание наблюдается с двух сторон – оофорит классифицируют, как двухсторонний.
По виду возбудителя различают такие заболевания:
- Специфический воспалительный процесс (хламидии, трихомонады, микоплазмы, туберкулезные палочки);
- Неспецифическое воспаление яичников у женщин (стрептококки, стафилококки, кандида, кишечная палочка).
Если изначально патологический процесс начался в фаллопиевых трубах, плавно переходя на структуры яичников, подобное состояния определяют термином «сальпингоофорит» или аднексит. Он также представлен в двухсторонней и односторонней форме.
По типу и характеру течения различают формы:
- Острая;
- Подострая;
- Хроническая.
Для каждой категории предназначен свой базовый лекарственный препарат, а также комплекс оздоровительных процедур.
Возможные причины
Причин, которые вызывают недуг, очень много. Прежде всего, это патологические микроорганизмы, провоцирующие развитие хламидиоза, гонореи, микоплазмы, даже туберкулезной патологии. При неблагоприятном стечении обстоятельств, условно патогенная микрофлора также может стать причиной развития заболеваний яичников и придатков.
Воспалиться деликатные структуры могут из-за переохлаждений, беременности, недавних родов, использования внутриматочных спиралей, абортов, травматизации органов. По сути, любое агрессивное воздействие внутри самого организма или извне, становится причиной возникновения серьезных проблем с женским здоровьем.
Мнение экспертов
Специалисты утверждают, что больные яичники и интенсивное воспаление почти всегда являются следствием распространения инфекции, которая ранее была в организме. Специфическое расположение данных репродуктивных органов защищает их в некоторой мере. Однако, если инфекция быстро не устранена, она будет «путешествовать» по организму, дойдя до самых глубинных структур.
Например, если ранее инфекционный агент проник в организм через цервикальный канал матки или находится на слизистой оболочке половых органов. Если своевременной санацией пренебрегли, обострение патологии неизбежно.
Аналогичным образом, инфекционные элементы могут «атаковать» структуры яичников и маточных труб через кровь или лимфу. Это возможно при ангине, аппендиците, туберкулёзе, а иногда даже при тотальном кариесе.
Факторы риска
Обычно от воспаления яичников страдают молодые женщины репродуктивного возраста, живущие активной половой жизнью, ранее перенесшие роды или прерывание беременности. Самые главные факторы, способствующие развитию заболевания:
- Воспалительные процессы фаллопиевых труб любого генеза;
- Отсутствие сексуальной культуры;
- Венерические болезни;
- Пренебрежение барьерными методами контрацепции;
- Аутоиммунные заболевания;
- Гормональный дисбаланс;
- Травмы половых органов, а также тканей, которые соседствуют с маточными трубами или яичниками.
Существует также ряд косвенных факторов, которые могут сыграть свою роль в формировании оофорита или аднексита:
- Частые, сильные стрессы;
- Переутомления;
- Недосыпание;
- Психоэмоциональные срывы;
- Курение;
- Употребление больших доз алкоголя;
- Несбалансированное питание;
- Дефицит минералов или микроэлементов;
- Авитаминоз.
Клиническая картина
Симптомы воспаления яичников зависят от первопричины, степени развития и индивидуальных особенностей организма. Существует несколько категорий жалоб и признаков, которые помогают в постановке правильного диагноза.
Обобщенные характеристики
Признаки воспаления придатков и яичников могут проявляться сбоем менструального цикла, стремительным снижением либидо, появлением ноющих навязчивых болей в нижнем сегменте туловища. Иногда появляются специфические выделения из влагалища. Затем возникают раздражения, зуд, болезненные ощущения в области самих половых органов.
Некоторые пациентки жалуются на внезапно возникший дискомфорт во время полового акта. После переохлаждения или непосредственно перед месячными все неприятные признаки еще больше усиливаются. В зависимости от того, насколько сильно выражены эти симптомы, и лечение будут подбирать соответствующее.
Симптомы острого воспалительного процесса
Острый аднексит сопровождается следующими яркими признаками:
- Сильное повышение температуры. Обычно отметка превышает 38 градусов по Цельсию;
- Лихорадка;
- Озноб;
- Тошнота;
- Вялость, общая атония;
- Ломота в теле;
- Гнойные выделения (обычно обильные);
- Придатки крайне болезненные при пальпации;
- При смене положения тела, возникает нестерпимая боль.
Если у пациентки воспаление правого яичника, все симптомы будут иметь одностороннее значение. Двусторонний оофорит проявится болевым синдромом с двух сторон.
Длительность острого аднексита или оофорита продолжает 1 -2 недели. Затем патологическое состояние трансформируется с острой формы в подострую, а затем в хроническую. Признаки воспаления яичников и маточных труб у женщин в это время будут видоизменяться.
Симптоматика хронического аднексита
Как бы парадоксально это не звучало, но хроническая форма патологии опасна своим «тихим» течением. Отсутствие симптомов становится причиной того, что женщина не обращается к врачу, не предпринимает никаких мер для спасения своего здоровья.
Порой только во время гинекологического осмотра, врач может заметить видимые отклонения от нормы. К примеру, пальпация придатков вызывает у женщин терпимую, но довольно ощутимую боль.
Из-за этого часто возникают запоры, дуодениты, энтериты. Хроническое воспаление яичников, даже если симптомы полностью отсутствуют, требует лечения.
Симптомы кисты яичника: важные аспекты дифференциации
Помимо острых оофорит или хронических патологий, женская репродуктивная система подвержена и другим патологическим состояниям, симптоматика которых отдаленно может напоминать сальпингоофорит. К примеру, многие женщины сталкивались с такой распространенной проблемой, как кистозные новообразования в яичниках.
Незначительные патологические формации могут действительно имитировать симптомы, встречающиеся при воспалении яичников. Все же чаще, крупные кистозные конгломераты вызывают следующий перечень клинических проявлений:
- Бледность;
- Головокружение;
- Усиленный рост волос по всему телу;
- Изжога;
- Запора;
- Дискомфорт во время секса;
- Частые ложные позывы к дефекации или мочеиспусканию;
- Сбои менструального цикла;
- Скачки в весе;
- Визуально заметное увеличение живота, которое иногда сопровождается ощутимыми уплотнениями, выступающими над тазовыми костями;
- Долго не наступающая беременность.
Как острое воспаление яичников, так и наличие крупных кист являются крайне опасными состояниями. Разрыв кистозных образований сопровождается рвотой, тошнотой, кровотечениями, внезапным повышением температуры тела и картиной «острого живота». Подобная ситуация требует немедленной госпитализации пациентки.
Диагностические мероприятия
Как лечить воспаление яичников решает только лечащий врач. Он же занимает вопросом точной постановки диагноза. С этой целью женщине назначают ряд важных диагностических мероприятий:
- Тщательный сбор анамнеза. Лечащий врач изучает все признаки воспаления яичников, определяет факторы риска, узнает о наличии сопутствующих заболеваний;
- Подробное изучение данных лабораторных исследований (кроме стандартных анализов крови и мочи, важно проверить степень инфицирования репродуктивной системы различными инфекционными агентами при помощи мазка);
- Ультразвуковое исследование (поочередно изучают правый, левый яичник, особенности маточных труб и самой матки);
- Полное гинекологическое обследование;
- Бактериологическое обследование;
- ПЦР, ИФА и ряд других специфических анализов понадобится, если воспаление яичников у женщин вызвали причины инфекционного характера;
- Гистеросальпингография (с помощью данного метода удается определить, если у пациентки грубые анатомические нарушения органов репродуктивной системы).
Основы терапии
Воспаление яичников требует лечения всегда. Выбор терапевтических схем воздействия на пациента зависит от многих факторов.
Лечить воспаление яичников у женщин в стационаре обязательно в том случае, если характер течения острый. На первом этапе назначают антибактериальные препараты. Также медикаментозное воздействие осуществляется посредством обезболивающих и общеукрепляющих средств.
Хроническое воспаление яичников у женщин, когда симптомы минимальны или вовсе отсутствуют, лечат при помощи целого комплекса физиотерапевтических процедур. Особо актуальна бальнеология.
Стоит отметить тот факт, что любые хронические заболевания лечатся гораздо дольше и труднее, чем острые формы недугов. Нередко безрезультативное лечение при хроническом воспалении яичников вынуждает прибегнуть к оперативному вмешательству.
Профилактика
Гораздо легче предупредить любое заболевание, нежели потом долго и изнурительно пытаться избавиться от имеющегося недуга. Самая распространенная инфекция оофорита – инфекции.
С целью защитить свою репродуктивную систему и здоровье в целом, женщинам рекомендуют всегда прибегать к использованию именно барьерных методов контрацепции.
Особенно актуально использование презервативов, если женщина проходит лечение (как при воспалении придатков и яичников, так и при терапии других заболеваний).
Источник: https://myzhelezy.ru/smeshannoj-sekretsii/polovye/vospalenie-yaichnikov-simptomy.html
Симптомы и признаки поликистоза яичников у женщин, диагностика (анализы и другие лабораторные и инструментальные методы исследования)
Практически каждая десятая женщина сталкивается с поликистозом яичников (СПКЯ). Зачастую такой же диагноз имеют её близкие родственницы, ведь главной причиной развития заболевания считается генетическая предрасположенность.
Проблема может впервые проявиться в подростковом возрасте, но обычно поликистоз манифестирует, когда женщина пребывает в расцвете сил.
Какие же признаки позволяют заподозрить развитие патологии? Какие методы диагностики используются?
Что такое поликистоз яичников у женщин
Поликистоз яичников — это одно из самых распространённых эндокринных заболеваний у женщин репродуктивного возраста.
Его суть состоит в образовании множественных мелких кист по внешнему краю яичника. Каждая из них наполнена жидкостью и содержит несозревшую яйцеклетку.
Подобное явление чревато развитием бесплодия, сахарного диабета и заболеваний сердечно-сосудистой системы.
Изображение нормального и поражённого поликистозом яичника
Поликистоз, синдром поликистозных яичников (СПКЯ) – не единственные названия патологии. В медицинских кругах используются и другие термины, такие как:
- синдром Штейна-Левенталя;
- гиперандрогенная хроническая ановуляция;
- яичниковый дисметаболический синдром.
Некоторые авторы настаивают на разделении понятий поликистоз и СПКЯ, аргументируя это тем, что о наличии первого следует говорить только при его врождённой форме, то есть имеющейся у девушки ещё на момент начала менструации в 12–13 лет. Называть же приобретённую патологию, возникшую на фоне гормональных нарушений в организме, следует синдромом поликистозных яичников.
Согласно данным исследований, заболевание диагностируется у 5–10% всех женщин любой расы и национальности. Причём чаще всего его симптомы проявляются к 30 годам.
Симптомы и признаки патологии: проблемы с месячными, коричневые выделения, прыщи на коже, выпадение или избыточный рост волос и другие
Характер и интенсивность проявлений заболевания у разных женщин может отличаться. Поэтому заподозрить наличие поликистоза яичников можно по присутствию хотя бы нескольких из нижеперечисленных симптомов.
- Нарушения менструального цикла различного характера. Это может проявляться:
- нерегулярностью наступления менструации, частыми и длительными задержками (до 4 месяцев и больше);
- наличием скудных коричневых выделений между менструациями;
- увеличением длительности цикла до 35 дней и более;
- продолжительными кровотечениями разной обильности.
- Изменение состояния кожи и волос:
- утолщение и потемнение кожи в области паха, подмышек, груди и шеи;
- возникновение угревой сыпи на шее, спине, лице;
- появление растяжек (стрий);
- нарушение функции сальных желёз, что проявляется быстрым загрязнением кожи головы и волос даже при самом тщательном уходе.
- Появление вторичных мужских половых признаков:
- уменьшение размера груди;
- появление волос на груди, животе, лице, вокруг сосков;
- увеличение размеров клитора;
- андрогенная алопеция, то есть облысение по мужскому типу, что проявляется выпадением волос на затылке, лобной зоне;
- изменение тембра голоса и т. д.
- Тянущие боли внизу живота, отдающие в поясницу и таз.
- Повышение артериального давления.
- Склонность к быстрому набору лишнего веса.
- Депрессия, подавленность.
Беременность при данной патологии естественным путём наступает редко, а даже если это произойдёт, она зачастую заканчивается выкидышем или преждевременными родами.
Акне — воспалительное заболевание кожи, сопровождающееся образованием угрей Гирсутизм — появление у женщин в нетипичных местах темных, жестких волос Быстрый набор лишних килограммов, особенно если они откладываются в области живота, может свидетельствовать о развитии поликистоза Андрогенная алопеция — выпадение волос у женщин в лобной и теменной зонах Редкие обильные месячные, появление мажущих коричневатых выделений в любую фазу цикла или другие нарушения менструации являются одними из наиболее частых признаков поликистоза
Впервые заподозрить наличие поликистоза у женщины гинеколог может на основании опроса пациентки, в ходе которого он выясняет:
- как протекает менструация;
- не было ли колебаний веса;
- не досаждают ли женщине боли;
- не появляются ли волосы в нетипичных местах;
- обычные показатели артериального давления;
- наличие СПКЯ у близких родственниц;
- какие препараты регулярно принимает женщина, нет ли среди них анаболиков, циклоспоринов и т. д.
Как только данные анамнеза собраны, доктор проводит гинекологический осмотр. Во время него можно заметить такие признаки синдрома поликистозных яичников, как:
- увеличение их размеров;
- увеличение клитора;
- болезненность при пальпации.
Если же у больной присутствуют симптомы патологии, ей назначают сдачу анализов и прохождение инструментальных методов диагностики. Также пациентке рекомендуют ежедневно измерять базальную температуру (в прямой кишке). При поликистозе она не меняется в течение цикла, в то время как на фоне полного здоровья со дня овуляции и до наступления менструации она повышается на 0,25–0,5 °C.
Измерять базальную температуру следует утром, сразу после пробуждения, то есть до того, как будет проявлена минимальная физическая активность.
Диагноз «поликистоз» ставят только при его подтверждении как минимум по двум критериям:
- клинические и лабораторные признаки повышения уровня мужских гормонов;
- нарушения овуляции и менструального цикла;
- наличие типичных эхопризнаков патологии.
Лабораторная диагностика: анализ на уровень гормонов, специфические пробы
Определить наличие поликистоза без проведения анализа крови на уровень гормонов невозможно, поскольку это заболевание в первую очередь нарушает работу яичников, являющихся важнейшим органом эндокринной системы женского организма. Обязательно исследуется уровень:
- тестостерона;
- ГСПГ;
- эстрогена;
- ФСГ;
- ЛГ;
- прогестерона;
- эстрадиола;
- кортизола;
- пролактина;
- ТТГ и др.
Анализ рекомендуется проводить на 5–7 день менструального цикла
На наличие патологии указывает повышение уровня:
- ЛГ;
- тестостерона;
- пролактина (иногда).
И снижение концентрации:
- ФСГ;
- ГСПГ;
- прогестерона (при проведении исследования во второй половине цикла, что свидетельствует об отсутствии овуляции, а значит, бесплодии).
Для некоторых гормонов важен даже не их уровень в крови, а соотношение между собой. Например, признаком СПКЯ является получение показателя ЛГ/ФСГ более чем 2,5.
Уровень других гормонов исследуется для исключения возможности развития заболеваний, сопровождающихся сходными клиническими проявлениями.
Но поскольку в зависимости от дня менструального цикла количество гормонов колеблется, для подтверждения диагноза проводятся специфические пробы, целью которых является определение источника синтеза избыточного количества мужских половых гормонов. Ведь при первичном поликистозе они продуцируются в основном жировой тканью и яичниками, а при СПКЯ — надпочечниками. Это:
- Проба с дексаметазоном. Пациенткам назначают приём дексаметазона, который подавляет синтез адренокортикотропного гормона (АКТГ) гипофизом. В результате этого надпочечники также в меньших количествах продуцируют андрогены. Если у больной первичный поликистоз, введение дексаметазона лишь незначительно снижает выработку мужских половых гормонов железами внутренней секреции. В то время как при СПКЯ отмечается резкое понижение уровня андрогенов в крови.
- Проба с АКТГ. Поскольку этот гормон активизирует продукцию андрогенов надпочечниками, его введение извне вызывает ничтожное повышение уровня мужских половых гормонов при поликистозе и резкий скачок при СПКЯ.
Также обязательно:
- Проводится тест толерантности, то есть переносимости, глюкозы. Изначально измеряют натощак уровень сахара в крови, после чего больной предлагают выпить стакан воды, в которой растворено 75 г глюкозы. Проводят повторный анализ спустя 2 часа. Высокие показатели свидетельствуют об инсулинорезистентности, то есть снижении восприимчивости к инсулину, в результате чего глюкоза не поступает в клетки.
- Составляется липидный профиль крови. Это необходимо для оценки вероятности развития осложнений со стороны сердечно-сосудистой системы. Для поликистоза типично:
- снижение фракции липопротеинов высокой плотности (ЛПВП);
- повышение фракции липопротеинов очень низкой плотности (ЛПОНП) и низкой плотности (ЛПНП).
Поскольку в развитии заболевания основную роль играет наследственная предрасположенность, с целью его диагностики иногда проводится генетическое исследование крови. В ходе него определяется наличие генов:
- FEM1A;
- FEM1B;
- FST;
- FTO;
- IRS1;
- PPARG2.
Анализ на генетические маркеры позволяет не только выявить наличие поликистоза, но и установить вероятность его развития в дальнейшем.
Инструментальная диагностика: УЗИ, лапароскопия, оценка состояния эндометрия
Для подтверждения наличия поликистоза проводят:
- УЗИ органов малого таза. Этот метод является основным при выявлении патологии. Исследование проводится трансвагинальным датчиком, на который надевают презерватив и помещают во влагалище женщины. В ходе диагностики оценивается не только внешний вид яичников, но и толщина слизистой оболочки матки, так как при поликистозе она увеличивается. Кроме этого, указывают на развитие патологии:
- наличие не менее 8 округлых затемнений по внешнему краю обоих яичников, ведь каждая киста выглядит как тёмный круг, а их скопление, типичное для поликистоза, получило даже особое название — нить жемчуга;
- двустороннее увеличение размеров яичников до 8 см3 (мл) и более;
- утолщение стромы (соединительнотканной белковой оболочки) яичника;
- усиление кровотока в сосудах яичников, что определяется при проведении допплерометрии.
- Тазовая лапароскопия. Диагностика осуществляется путём введения специального эндоскопического оборудования в брюшную полость через точечные проколы мягких тканей. Метод применяется только при возникновении подозрений после проведения УЗИ на:
- опухоли матки или яичников;
- внематочную беременность;
- апоплексию яичника;
- разрыв кисты.
Для получения максимально достоверных данных рекомендуется проводить серию ультразвуковых исследований с 5-го дня менструального цикла. Это позволит заметить рост зреющего фолликула, его рассасывание после овуляции. Отсутствие такового можно расценивать в качестве признака СПКЯ.
В ходе диагностической лапароскопии могут быть сразу же удалены спайки или проведена лазерная или электрокоагуляция яичников и очагов эндометриоза
Также нередко женщинам в зависимости от возраста назначают прохождение УЗИ молочных желёз или маммографии для исключения вероятности развития мастопатии и других патологий.
Если в ходе обследования обнаруживаются изменения в груди, и присутствуют межменструальные кровотечения, назначается гистерография, то есть радиологическое исследование матки с введением контрастного вещества в её полость.
Это позволяет увидеть на рентгеновских снимках патологии эндометрия.
Дифференциальная диагностика
В первую очередь врачи определяют, какая из форм заболевания имеется у женщины: первичная или вторичная. Это можно сделать, узнав, когда возникли первые признаки заболевания, и как изменялась интенсивность их проявления.
- При первичной форме или поликистозе изначально наблюдаются нарушения менструального цикла, и только впоследствии возникают признаки гирсутизма, то есть появление нежелательных плотных, стержневых волос на теле в нетипичных для женщин местах. Причём девушка обычно затрудняется сказать, когда впервые почувствовала себя плохо.
- СПКЯ первоначально проявляется гирсутизмом и только потом даёт о себе знать сбоями менструаций. Заболевание, как правило, развивается после получения травм или перенесения инфекционного заболевания, а его симптомы прогрессируют довольно быстро.
Также синдром поликистозных яичников следует дифференцировать от заболеваний, связанных с повышенной продукцией андрогенов, то есть мужских половых гормонов.
Таким образом, определить наличие этого грозящего развитием бесплодия заболевания несложно, тем более что большая часть его признаков заставляет женщин в кратчайшие сроки обращаться за медицинской помощью. Но при выявлении поликистоза следует немедленно начинать лечение, дабы избежать возникновения осложнений и проблем с наступлением беременности.
- Мария Воронина
- Распечатать
Источник: https://med-atlas.ru/boli-v-yaichnikax/simptomyi-i-osobennosti-diagnostiki-polikistoza-yaichnikov.html
Диагностика и лечение кисты яичника
На развитие кисты левого или правого яичника может воздействовать ритм жизни современной женщины, её режим питания, окружающая среда и условия работы, а также семейный микроклимат.
Стрессы приводят к сбоям в работе эндокринных органов и нарушению гормонального гомеостаза, что также сказывается на функционировании яичников.
Если кистозных образований будет много, кисты расположены на левом и правом яичнике, то может иметь место синдром поликистозных яичников.
Как образуется киста яичника (придатка матки)
Из фолликулов яичников на их поверхности могут образовываться заполненные жидкостью выпячивания. Это кисты. Они могут быть на левом и правом яичнике. Кисты придатков матки имеют тонкостенную полость в виде мешочка. Они могут достигать двадцати сантиметров в диаметре.
Почти в девяносто процентов случаев кисты левого и правого яичника бывают фолликулярными, то есть, функциональными. Они образуются при перезревании фолликула, в котором происходит развитие яйцеклетки.
В норме во время каждого менструального цикла в одном из двух яичников происходит образование и созревание женской половой клетки. После её созревания происходит разрыв фолликула, и созревшая яйцеклетка выходит в брюшную полость. Её оттуда захватывают фибрии маточной трубы.
На месте лопнувшего фолликула образуется жёлтое тело, которое экспрессирует гормон прогестерон. В этом и заключается суть овуляции.
Но иногда случается так, что разрыва фолликула не происходит, он наполняется жидкостью и навсегда остаётся в левом или правом яичнике. Так образуется киста.
Как правило, фолликулярная киста во время следующей менструации бесследно исчезает. Иногда она увеличивается в размерах, создаёт дискомфорт и является препятствием, заслоняющим вход в фаллопиеву трубу.
Функциональная киста может образоваться при расширении жёлтого тела.
Внутри жёлтого тела или фолликула могут разорваться кровеносные сосуды. Происходит кровоизлияние, во время которого пациентка ощущает сильную боль, и образуется геморрагическая киста.
Если нарушается развитие и рост яичников в период полового созревания девочки, то может образоваться дизонтогеническая киста левого или правого яичника.
Ещё одним видом кисты правого и левого яичника является эндометриоидная киста. Она является проявлением генитального эндометриоза – заболевания, при котором клетки эндометрия перемещаются в яичник. Существуют и дермоидные кисты, которые могут образовываться в левом и правом яичнике.
Причины кисты левого и правого яичника (придатка матки)
До сегодняшнего дня физиологические механизмы появления кисты левого и правого яичника до конца не изучены. Основными причинами её образования считается нарушение гормонального гомеостаза, воспаление и апоптоз (программируемая смерть клеток).
Согласно данным медицинской статистики, киста левого и правого яичника формируется у семи процентов половозрелых женщин. Эта патология имеет прямую связь с менструальным циклом и совершенно не зависит от возраста женщины. Кистозные образования на яичниках после менопаузы – достаточно редкое явление. Они могут образовываться при приёме препаратов, которые стимулируют работу яичников.
Если киста правого и левого яичника подкрепляется такими факторами риска, как стресс, половые инфекции, искусственное прерывание беременности, курение и ожирение, а также позднее наступление менопаузы, то возможно репродуктивной функции женщины, плоть до бесплодия, а также невынашивание беременности и развитие злокачественных новообразований.
На возникновение кисты левого и правого яичника влияют такие факторы риска:
- нерегулярные месячные;
- появление ранних менструаций;
- гормональные нарушения;
- лечения злокачественных новообразований молочной железы препаратом тамоксифен;
- операции на органах репродуктивной системы;
- ожирение;
- наличие других факторов бесплодия.
Киста яичников (придатков матки) проявляется такими симптомами:
- боль внизу живота, которая при кисте левого яичника будет с левой стороны, а правого – справа;
- тяжесть и давление в области таза;
- продолжительные затяжные боли в период менструаций;
- дисменорея;
- тошнота, позывы на рвоту после коитуса или физических нагрузок;
- чувство давления во время акта дефекации или опорожнения мочевого пузыря;
- боль во влагалище, которая сопровождается кровяными выделениями.
Иногда может иметь место гипертермия, слабость и головокружение, а также обильные выделения во время месячных. Может увеличиться объём живота, измениться тип оволосения (волосы у женщин могут расти по мужскому типу), беспокоить сильная жажда в сочетании с обильным мочеиспусканием. У женщин с кистой левого или правого яичника может отмечаться нестабильность артериального давления, происходить неконтролируемая потеря веса. При наличии кисты левого яичника во время пальпации брюшной полости слева можно прощупать уплотнение.
Киста левого и правого яичника определяется при помощи таких методов исследования:
- компьютерной и магнитно-резонансной томографии;
- ультразвукового трансвагинального исследования;
- лапароскопии;
- пункции заднего свода влагалища (при подозрении на разрыв кисты).
Также женщине назначают такие анализы:
- определение онкомаркера СА 125 (для исключения злокачественного новообразования яичника);
- уровня гонадотропных гормонов;
- проведения теста на беременность;
- определения уровня хорионического гормона человека;
- общие анализы крови и мочи.
При разрыве кисты левого яичника (придатка матки) могут иметь место такие признаки заболевания:
- выраженная гипертермия;
- острые боли в левой половине живота;
- тошнота, провоцирующая рвоту;
- головные боли, потеря сознания, головокружение;
- кровотечение из матки;
- анемия;
- гипотония.
При разрыве кисты правого яичника боль локализуется справа. При попадании жидкости из кисты яичника в брюшную полость начинается воспаление брюшины и развивается перитонит.
В таком случае может понадобиться экстренное оперативное вмешательство.
Киста левого и правого яичника. Лапароскопия
Существует много методов консервативного лечения кисты яичника (придатка матки), однако, далеко не всегда они приводят к желаемому результату. Наиболее современным методом лечения заболевания является лапароскопическое удаление кисты левого или правого яичника.
Операция проводится через отверстие, диаметр которого может быть от 0,5 до 1,5 см. Она выполняется согласно такому алгоритму:
- брюшную полость наполняют углекислым газом;
- в неё вводят через небольшие разрезы инструменты;
- не задевая здоровых тканей, кисту при помощи инструментов удаляют;
- на травмированные ткани накладывают гемостатический шов;
- инструменты удаляют из брюшной полости;
- на места разрезов накладывают асептическую повязку.
Невзирая на то, что лапароскопия не является сложной операцией, для её выполнения существуют такие противопоказания:
- перенесенные накануне инфекционные заболевания;
- нарушение деятельности органов дыхания и кровообращения;
- бронхиальная астма;
- нарушение свёртывания крови;
- злокачественные новообразования.
В каждом конкретном случае врач решает, можно ли женщине выполнить женщине лапароскопическое удаление кисты правого или левого яичника.
Последствия лапароскопического удаления кисты левого и правого яичника
Как и после других операций, после лапароскопии возможны некоторые неприятные последствия. Так, довольно редко в послеоперационном периоде может развиваться спаечный процесс брюшной полости. Они иногда начинают бесконтрольно развиваться и приводят к бесплодию. Во избежание такого осложнения после лапароскопии женщина должна выполнять все рекомендации врача и пройти курс реабилитации.
В течение одного месяца после лапароскопии, выполненной по поводу кисты левого и правого яичника, необходимо воздерживаться от занятий спортом и избегать половых контактов.
Спустя это время можно начинать увеличивать физические нагрузки, но начинать следует с минимальных. Во время занятий спортом необходимо полностью контролировать границу допустимого напряжения.
Первые три месяца после лапароскопии не рекомендуется поднимать тяжести, вес которых превышает три килограмма. В последующие три месяца нельзя поднимать более пяти килограмм.
Вернуться к обычному ритму жизни и занятиям спортом можно будет только после осмотра лечащим врачом, независимо от того, операция выполнялась по поводу кисты левого или правого яичника. Если женщина занимается тяжёлыми видами спорта или работает на производстве, связанном с подъёмом грузов, ей придётся ограничивать себя ещё некоторое время.
Многие женщины интересуются, возможна ли беременность после лапароскопического удаления кисты яичников. Без сомнения, наступление беременности может только приветствоваться, поскольку эта операция часто выполняется именно по причине бесплодия.
Как показывают данные статистики, у восьмидесяти процентов пациенток беременеют в первый год после операции, из них двадцать процентов спустя один месяц, двадцать процентов на протяжении пяти месяцев, а остальным приходится подождать до одного года.
Если после операции у женщины появляются из влагалища слизистые выделения, то это можно считать вариантом нормы и ни о чём не беспокоиться. Но если они приобретут коричнево-зеленый или жёлто-зеленый оттенок, то это значит, что произошло инфицирование.
В таком случае необходимо сразу же обратиться к врачу, особенно если повысится температура тела, появится слабость и дискомфорт, а также сонливость.
Во время приёма антибиотиков, которые назначают после лапароскопии, могут появиться влагалищные выделения белого цвета. Они могут быть свидетельством появившейся молочницы. В таком случае необходимо сдать мазок и выяснить их причину.
Процесс реабилитации после лапароскопии по поводу кисты левого или правого яичника ускоряется, если женщина будет соблюдать диету. В первые три месяца после операции необходимо употреблять пищу, которая содержит достаточное количество клетчатки.
Это улучшает перистальтику, способствует формированию оформленного мягкого кала и уменьшает газообразование в кишечнике. В этот период времени следует отказаться от жареной и жирной пищи, избегать употребления солений и копчёностей.
На протяжении полутора месяцев после операции не разрешается употреблять спиртные напитки.
Для ускорения восстановления организма следует употреблять много овощей, фруктов и ягод, диетического мяса и каш, приготовленных из гречневой, овсяной и пшеничной круп. Полезными будут свежеотжатые соки, кисломолочные продукты домашнего приготовления, а также зелень. Для нормализации микрофлоры врач может назначить препараты, которые содержат полезные микроорганизмы.
Киста яичника, независимо от того, левого или правого, может либо самостоятельно лизироваться, либо разорваться. В первом случае всё пройдёт бесследно, а во втором – понадобится неотложное оперативное вмешательство. Во избежание этого лучше её оперировать в плановом порядке, применив лапароскопический доступ.
Начните свой путь к счастью — прямо сейчас!
Источник: https://www.CenterEKO.ru/ecopedia/useful/7892-diagnostika-i-lechenie-kisty-yaichnika
Как проверяют яичники у женщин
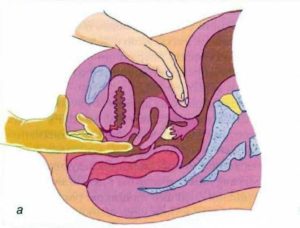
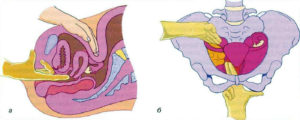
Зачастую многие гинекологические заболевания протекают бессимптомно. Поэтому мануальное исследование на обычном осмотре у врача-гинеколога может неожиданно выявить те или иные патологии органов малого таза. Пальпация яичников определяет в нормальном ли состоянии орган, соответствуют его размеры норме, в том числе и возрастной, не вызывает ли осмотр болевых ощущений.
В предменструальном возрасте у девочек яичники вообще не должны прощупываться. Если они обнаруживаются при мануальном исследовании на ощупь, следует предположить какую-то патологию.
В детородном возрасте у женщин яичник может пальпироваться не всегда, например, если брюшная стенка толстая или напряжена.
В норме железы имеют размеры 3x2x2 см, они подвижны и чувствительны, некоторое увеличение обнаруживается при овуляции и беременности.
Наблюдается разница в размерах – с правой стороны яичники всегда несколько больше, чем с левой. При приеме пациенткой оральных контрацептивов яичники практически не прощупываются и такой явной асимметрии нет.
В период постменопаузы, когда функции яичников постепенно снижаются, следует обратить внимание на их увеличение, на пальпируемые припухлости и неровности желез.
Это свидетельство серьезной патологии или даже рака яичников.
Клинические симптомы выявляемые при помощи пальпации
Чаще всего болезни органов малого таза выявляют уже в хронической стадии, потому что начало их протекает бессимптомно. Поэтому рядовой осмотр у врача гинеколога не бывает лишним даже тогда, когда женщина ощущает себя здоровой.
Незначительное увеличение внутренних половых органов в размерах пациентка не почувствует, а это может оказаться ранним симптомом заболевания.
При первичном мануальном осмотре врач может нащупать увеличение яичников. Это может свидетельствовать о таких заболеваниях:
- воспалительный процесс, вызванный различными бактериями и, как следствие, образование спаек,
- кисты и новообразования яичников различного вида и характера,
- рак яичников.
Простая пальпация, до недавнего времени − единственный способ диагностики, позволявший выявить серьезную патологию, протекающую бессимптомно, и даже спасти жизнь женщине. В климактерическом периоде у женщин увеличении яичников и общей массы придатков априори считалось угрожающим симптомом.
Когда не было возможностей провести ультразвуковое исследование, рекомендовалось удалять эти органы. Потому что такая патология в старшем возрасте – это большой риск развития онкологического заболевания. Сейчас для подтверждения или опровержения диагноза назначаются дополнительные диагностические исследования и анализы.
Но, тем не менее, кисты и новообразования впервые обнаруживаются у женщин чаще всего во время обычного гинекологического осмотра.
Пальпация органов малого таза может выявить, помимо увеличения размеров железы:
- неровности, припухлости на яичниках и кисты, когда они уже достаточно крупных размеров,
- наличие жидкости в брюшной полости,
- нехарактерную асимметрию желез,
- невозможность при пальпации прощупать яичник отдельно от матки из-за запущенного спаечного процесса в придатках и увеличения его в размерах.
Все симптомы могут свидетельствовать о наличии тех или иных патологий или новообразований в органах малого таза. Для полной картины следует собрать другие жалобы пациентки на самочувствие. Женщина может жаловаться на боли внизу живота, общую слабость, нарушение менструального цикла, ощущение вздутия и увеличения в размерах брюшной полости, тошноту и прочее.
Источник: proyaichniki.ru
УЗИ яичников – это быстрый и безопасный метод диагностики патологии придатков, обладающий высокой информативностью.
Всё чаще профилактические осмотры у гинеколога проходят с проведением ультразвуковой диагностики, что связано с её доступностью и безопасностью.
Но в основном редко проводится только ультразвуковая диагностика яичников, заодно также проводится и гинекологическое УЗИ, которая оценивает и другие женские органы.
Что можно увидеть
В зависимости от возраста и вида ультразвукового исследования, при осмотре можно визуализировать и оценить:
- расположение яичников,
- размер,
- структуру ткани придатков,
- наличие дополнительных образований.
Косвенно при исследовании врач оценивает функциональное состояние яичников по наличию и количеству фолликулов.
По этому же показателю можно сказать о фазе менструального цикла и помочь женщине определиться с наиболее вероятным днём зачатия ребёнка.
С 8 по 12 день цикла на УЗИ выявляют доминантный фолликул, который в этот период размером более 1,5 см, а к моменту овуляции может увеличиться до 2,4 см.
Источник: https://ginekolog.neboleite.com/informacija/kak-proverjajut-jaichniki-u-zhenshhin/
Поделиться: